脳梗塞はいろいろな原因で起こりますが、食生活の変化により日本人に最近増えてきたと言われているのは首の内頸動脈の粥状硬化による狭窄・閉塞による脳梗塞です。現在の日本の食生活の傾向(肉料理が中心)を考えると、この疾患は今後もますます増加することが予測されます。
狭窄が軽度(60%未満)であれば、動脈硬化の危険因子(高血圧、高脂血症、糖尿病)を治療し、生活習慣の改善(たばこ、多量飲酒、過食を避けるなど)をすれば、動脈狭窄の進行を止めることができると言われています。中等度以上(60%以上)の狭窄になると、もはや内科的治療では狭窄の進行を食い止めることができなくなり、手術を考えなければなりません。内頚動脈内膜剥離術という手術を行いますが、これは細くなった内頸動脈に縦に切開を入れて、厚くなった血管の壁を取り除いたのちに、動脈を縫い合わせるものです。特に問題がなければ手術後2週間程度で自宅退院できます。
その根拠となっているのが、欧米で行われた二つのおおがかりな多施設共同研究です。頸動脈狭窄症に対して、内服薬のみで治療したグループ(内科治療群)と、内服に加えて頸動脈内膜剥離術を行ったグループ(外科治療群)に分けて、将来的な脳梗塞の発症率を比較すると、中等度以上の狭窄では、内科的治療群より外科的治療群の方が、成績がよいことが証明され、欧米では、今まで脳梗塞の発作を起こしたことがなくても、頸動脈内膜剥離術を積極的に行っています。
以前に脳梗塞がある場合は70%以上の高度狭窄例(NASCETでは50%以上)でCEAが有効、無症候性の場合では60%以上でCEAが有効とされました。しかし、これらには外科医の手術リスクが低いことが必要条件です。症候性病変では6%以下、無症候性病変では3%以下の手術リスクでなければ内科的治療群と有意差は出ません。
CEAの手術リスクが高い場合は、頸動脈ステント留置術(Carotid Artery Stenting: CAS)を行うことがあります。以前は、頸動脈ステントはCEAのような脳卒中の一次予防、二次予防に関する有益性やCEAに対する優位性は証明されていませんでしたが、近年血管内治療の器具の発達は目覚ましく、遠位塞栓保護デバイスの使用を必須としたCarotid Revascularization edarterectomy versus Stent Trial (CREST)では、周術期脳卒中・心筋梗塞または死亡・4年後の同側脳卒中の発生においてCASの非劣性が証明されました(Brott TG, Hobson RW 2nd, Howard G, et al. NEJM 2010;365.993-1003)。CASは術中徐脈・低血圧、術後再狭窄、造影剤による腎不全の進行などの合併症があることが報告されています。
図1:左中等度片麻痺、左同名半盲で発症した脳梗塞症例(74歳男性)の手術前DSA右総頸動脈撮影側面像を提示いたします。右内頸動脈起始部に71%の重度狭窄が見られ、CEAの手術適応があると考えました。(狭窄率の算出法NASCET法= 内頸動脈狭窄部の血管最小径÷狭窄部遠位部の血管径)図2:図1症例の術後DSA右総頸動脈撮影側面像。CEAにより100%以上の血管拡張が得られました。
図1
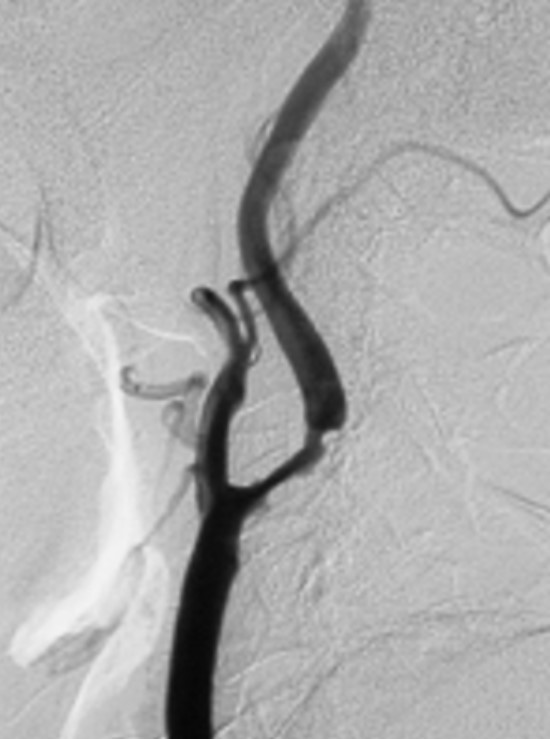
図2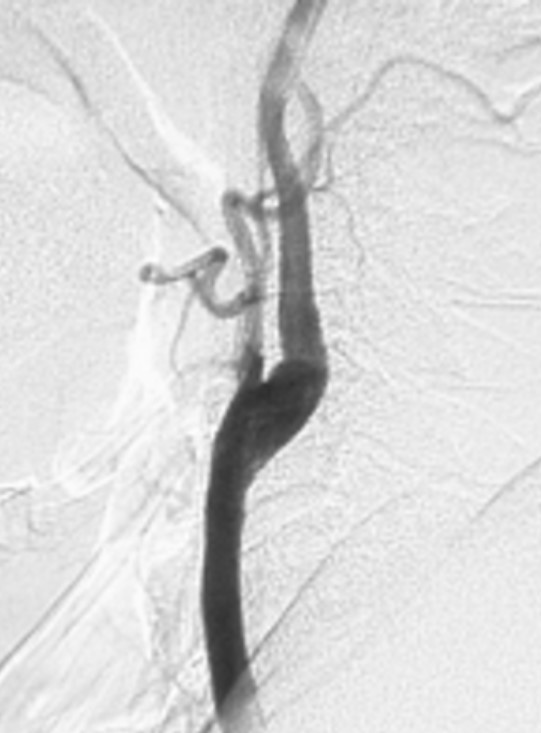


 HOME
HOME 自己紹介
自己紹介 脳神経外科医がみる病気
脳神経外科医がみる病気 論文・発表
論文・発表
 HOME
HOME 自己紹介
自己紹介 論文・発表
論文・発表